Классификация прыщей
Воспалившийся комедон перерастает в папулу или пустулу. Кроме того, существуют везикулы, кистозные образования, а также воспаления, вызванные не расширением и засорением пор, а иными причинами.
1. Папулы — это плотные однотонные образования на коже в виде плоских или конусообразных прыщей. Папулы могут быть результатом воспаления сальной пробки, а могут являться признаками серьезных инфекционных заболеваний (корь, сибирская язва, лишай и других). Папулы опасны тем, что гной расположен в глубоких слоях эпидермиса. Это затрудняет лечение и может стать причиной образования рубцов на поверхности кожи.
Для лечения папул лучше всего выбрать точечное средство от прыщей с высоким содержанием активных веществ и запастись терпением — лечение не будет быстрым.
2. Пустулы — шарообразные гнойники, расположенные у самой поверхности кожи. Как правило, сопровождаются сильным покраснением. По мере созревания пустулы лопаются и открывают огромный «портал» в организм пациента для всех видов бактерий. В отличие от папул, эти прыщи доставляют много болезненных ощущений их обладателям.
Белая головка пустулы так и просится быть выдавленной, однако будьте осторожны! Риск попадания новой инфекции в открытую ранку чрезвычайно велик. Лучше подобрать средство лечения, содержащее подсушивающие и противовоспалительные компоненты (спиртовые настойки, средства с салициловой кислотой). Результат будет получен уже в ближайшие пару дней: прыщик уменьшится и подсохнет, а затем отмерший слой эпидермиса можно будет отшелушить в процессе умывания.
3. Везикулы — поверхностные высыпания, наполненные прозрачной жидкостью. Типичный пример везикул — ветряная оспа, которую каждый из нас переносит в детстве.
Кроме антибактериальных препаратов, придется принимать иммуномодулирующие лекарственные средства. Тогда противовоспалительный эффект будет надежней, ведь очаг инфекции всегда находится гораздо глубже самой угревой сыпи.
4. Узлы и кисты. Развитие этого вида прыщевых образований можно не допустить, если вовремя включиться в борьбу за собственное здоровье. Большие пробки из слежавшегося кожного сала образуют сначала узлы (прыщи диаметром от 1 см и выше), а затем могут срастись в настоящие кисты, образуя под кожей новые ходы, полости и формируя целые сальные сети.
Одним противовоспалительным лосьоном такие прыщи не вылечить. Чтобы вычистить зараженную полость образования, потребуется не только комплекс терапевтических мер (мази, лосьоны, процедуры, таблетки, инъекции), но и, возможно, оперативное вмешательство. К сожалению, практически в 100% случаев кисты оставляют после себя рубцы на коже.
Жировики на лице: причины появления
Возникновение жировиков может быть связано с рядом причин. Независящие факторы – такие, как хронические заболевания, могут усугубляться образом жизни
Разрастание жировой ткани выглядит неэстетичное, поэтому так важно знать факторы, провоцирующие появление белых уплотнений на покровах
Почему появляются жировики:
- Возрастные особенности, к появлению жировиков приводят природные процессы угасания, чаще встречаются среди людей после 50 лет.
- Имеет значение фактор наследственности, могут передаваться подобные изъяны через поколение, особенно если жировики встречались у нескольких родственников, любые сбои случающиеся в организме, архивируются, после передаются на уровне хромосом.
- Нередко можно заметить характерные образования у людей, страдающих ожирением, но при астеническом телосложении также случаются подобные наросты, это свидетельствует об общих нарушениях обменных процессов, которые повлияли на программу обновления кожи.
- Гормональный дисбаланс – нарушения в работе эндокринной системе, приём гормональных препаратов, беременность, подростковый возраст, являются факторами, стимулирующие появление подобных уплотнений на эпидермисе.
- Образ жизни – нерациональное питание, отсутствие достаточного количества белка и витаминов, курение, алкоголь, нарушают процесс кровообращения, поступление питательных элементов к клеткам.
- Сахарный диабет влияет на снижение иммунных свойств организма, приводит к резкому ухудшению состояния покровов.
- При постоянном сдавливании или получения травм определённых участков тела или лица, могут возникать такие уплотнения.
- Встречается такие белые наросты и у совсем маленьких пациентов, причиной у ребёнка, могут стать факторы наследственности, а также различные иммунные заболевания, у новорождённого появление подобных узелков может стать следствием неправильного образа жизни беременной или приём медикаментов.
Подкожные образования могут иметь разные размеры и располагаться на различных участках тела. На лице встречаются всего две разновидности.
Виды жировиков:
- Милиумы или просянки – мелкий 3-5 мм белый узелок под эпидермисом. Обычно они не увеличиваются в размерах и не причиняют никаких неприятностей, кроме косметического дискомфорта. Чаще всего просянки выбирают подбородок, скулы, крылья носа, лоб. Могут появляться даже в младенческом возрасте, но к 1-2 годам обычно исчезают.
- Ксантелазмы — мягкие жировые образования желтоватого цвета. Они достигают разного размера от больших до маленьких. Чаще всего имеют плоскую форму, могут увеличиваться в размерах и даже сливаться с другими жировиками. Такие образования появляются на верхних или нижних веках, преимущественно у женщин после 50 лет.
- Ксантомы — похожи на ксантелазмы. Они так же не болезненные, мягкие подвижны при пальпации. Их размеры могут доходить до 1,5 см. Чаще всего ксантомы появляются в зоне глаз и бровей у женщин в климактерическом периоде.
Имеют разную плотность, если находятся вблизи кровеносных сосудов, или нервных окончаний, липомы вызывают дискомфорт и даже болезненные ощущения.
Лечение
Как избавиться от просянки – вопрос сложный. Сделать это непросто, а в домашних условиях – практически невозможно и очень опасно. Так как она не представляет опасности, лучше не воздействовать на нее. Однако если милиумы стали эстетической проблемой, удалить их поможет косметолог.
Есть несколько причин отказаться от собственноручного удаления кист. Во-первых, если вы будете воздействовать нестерильными инструментами или руками, возникнет шанс занесения инфекции. Во-вторых, у вас может не получиться – просянки покрыты толстым слоем кожи, поэтому вскрыть их пальцами сложно. Неправильное воздействие может привести к образованию рубца – еще большего косметического дефекта.
Косметолог или дерматолог более эффективно уберут образование. Чаще всего используется механический способ удаления. Специалист вскроет оболочку милиума и уберет кератиновый сгусток – ее содержимое. Процесс происходит либо при помощи стерильной иглы, которой прокалывают кожу и, поддевая кисту, выталкивают ее через образованные отверстия. Либо с использованием специального инструмента для кюретажа – кюретки, похожей на ложечку. Ею выскабливают милиум. Такой метод дает возможность удалить его полностью, не оставляя остатков, которые могут превратиться в новую кисту.
Для лечения просянки также могут использовать электро- или лазерную коагуляцию.
Особенности питания и ухода за кожей
Коррекция питания при комедонах подразумевает исключение из рациона продуктов, которые усиливают выработку кожного сала. В первую очередь это продукты с высоким гликемическим индексом или быстрые углеводы. К таким относятся:
- Кондитерские изделия.
- Шоколад.
- Белые хлеб и сдоба.
- Сладкие газированные напитки.
- Молочные и кисломолочные изделия: молоко, кефир, йогурт, ряженка, творог, сыр.
- Трансжиры: фаст-фуд и полуфабрикаты.
- Алкоголь, кофе.
Почему комедоны «любят» сладкоежек?
Потребление большого количества кондитерских изделий связано с резким повышением уровня глюкозы крови, что влечет за собой ответное усиление выработки инсулина поджелудочной железой. Гормон инсулин принимает участие в активировании андрогенных рецепторов сальных желез, параллельно повышая уровень дигидротестостерона. В результате усиливается выработка кожного сала, что является одним из провоцирующих факторов появления комедонов. Также резкому повышению уровня глюкозы и инсулина способствуют цельномолочные и рафинированные продукты.
Рисунок 2. Продукты, провоцирующие появление комедонов. Изображение: artcherich / freepik.com
Отметим и ряд продуктов, которые могут способствовать более быстрому очищению кожи и профилактике появления новых комедонов. В этот список входят:
- Продукты, богатые цинком: куриная и говяжья печень, отварной говяжий язык, ростбиф, тыквенные и арбузные семечки, кедровые орехи.
- Жирные сорта морской рыбы, богатые омега-3 жирными кислотами: скумбрия, тунец, сардины, лосось, печень трески.
- Овощи и ягоды: морковь, облепиха, петрушка, сельдерей, малина, черника, черная смородина.
Уход за проблемной кожей в домашних условиях должен проходить с учетом следующих советов и рекомендаций:
- Регулярное очищение кожи специальными средствами при ее повышенной жирности. При этом косметические средства не должны пениться, содержать спирт и поверхностно-активные вещества. Также для дополнительной очистки и увлажнения можно использовать тоники с комедонолитиками в составе.
- При использовании кремов следует отдавать предпочтение средствам с более жидкой текстурой, без интенсивных жирных компонентов.
- Применение пилингов и полирующих средств. Эти процедуры и препараты позволяют поддержать эффекты проведенного лечения в домашних условиях. При этом следует выбирать средства с низкой концентрацией активных компонентов и избегать жестких скрабов.
Голливудские секреты
К проблемам с кожей склонны многие, в том числе, известные на весь мир люди. Они используют разные подходы для борьбы с угрями и комедонами. Например, Меган Фокс делает кислородные и восстанавливающие маски для лица и ежедневно очищает кожу утром и вечером. Кэмерон Диас отказалась от фаст-фуда, а Рианна — от алкогольных напитков (эти продукты провоцируют появление угревой сыпи). Виктория Бекхэм каждый день ест лосось, Скарлетт Йоханссон раз в неделю моет кисточки для макияжа и никогда не ложится спать с макияжем на лице.
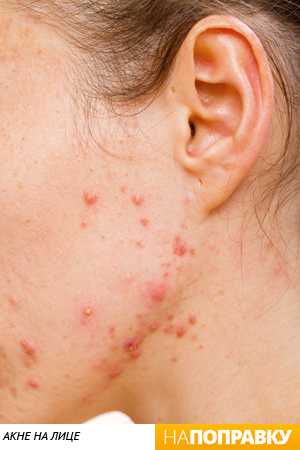
Карта распространения прыщиков
Обычно прыщики локализуются на следующих участках лица и окружающих тканях:
- лоб, нос, подбородок;
- щеки, виски;
- губы, веки.
Распознанием развития заболевания в зависимости от распространения прыщей занимается косметолог, дерматолог, терапевт, гастроэнтеролог.
На лице располагаются различные зоны, на которых может распространяться патология эпидермиса. Это своеобразное зеркало, отражающее состояние внутренних органов и систем.
Чтобы врач мог с точностью разобраться в возможности развития заболевания в зависимости от распространения акне, требуется знать, какие органы или системы связаны с различными участками лица. Эти данные приведены в таблице.
| Область лица | Внутренние органы |
| Щеки | Респираторный тракт |
| Скулы, подбородок | Пищеварительная система |
| Нос | Сердечно-сосудистая система |
| Крылья носа | Эпигастральная область |
| Переносица | Поджелудочная железа |
| Веки | Репродуктивная и мочевыделительная система |
| Рот и прилегающая область | Кишечник |
| Лоб | ЖКТ |
| Надбровные дуги | Кровеносная система, ЖКТ |
Одного лишь наличия прыщиков в этой области недостаточно, чтобы определить диагноз. По симптоматике врач предполагает патологию, назначая лабораторно-инструментальные тесты. Именно с их помощью выявляют различные виды заболеваний.
Причины возникновения угревой сыпи (акне)
Ведущую роль в возникновении угревой сыпи играют гормональные изменения. Повышенный уровень мужского полового гормона (андрогена) стимулирует избыточную продуктивность сальных желез. Именно поэтому у мужчин акне встречается гораздо чаще, чем у женщин. Однако в пубертатный период у девушек также увеличивается количество мужских гормонов, поэтому девушки также сталкиваются с этим заболеванием. С гормональными изменениями связано и обострение акне при приближении менструации.
В более старшем возрасте угревая сыпь может указывать на проблемы эндокринной системы. Значение имеет генетическая предрасположенность, поскольку чувствительность сальных желез к андрогенам и узость сальных протоков могут наследоваться. Благоприятными факторами для развития акне также являются:
- неправильно подобранная косметика. Некоторые, использующиеся в косметической промышленности вещества, способны засорять поры (они называются комедогены): ланолин, сквален, сера;
- гормональные препараты (оральные контрацептивы); некоторые другие лекарственные средства – стероиды, антибиотики, антидепрессанты, транквилизаторы, препараты, содержащие литий;
- стресс;
- загрязнение кожи (маслом, дегтем и т.п.);
- сухость кожи. Слишком частое мытье может также усугублять ситуацию, поскольку кожа становится слишком сухой;
- сдавливание кожи (например, телефонной трубкой);
- в отдельных случаях роль провоцирующего фактора могут сыграть определенные продукты питания. Чаще всего это бывают шоколад, газированные напитки, орехи, кофе.
Открытые и закрытые комедоны — в чем разница?
Кожные высыпания, именуемые комедонами, делятся на два вида — открытые и закрытые комедоны. Первые образуются при появлении на поверхности кожи содержимого устья фолликула. Этот вид считается наиболее заметным, так как визуально представляет собой черные точки. Такие образования легко удалить даже в домашних условиях.
Какие же причины служат толчком к появлению закрытых комедонов на коже лица? Основная причина — накопление в сальных железах секрета, выделяемого в избытке. Отсутствие возможности выхода выделений в пору и способствует формированию маленьких узелков беловатого цвета, находящихся под тонким слоем кожи (подкожные угри).
Среди множества причин возникновения высыпаний закрытого типа главными факторами их появления являются неправильный уход за кожей (в особенности жирной или сухой), а также использование косметики, вызывающей закрытые комедоны.
Почему лекарство не помогает?
Этот нетерпеливый вопрос задают дерматологам и косметологам многие пациенты после нескольких недель лечения рекомендованным препаратом. Врачи обычно объясняют, что есть несколько поводов признать лекарство неэффективным:
- лекарство принималось постоянно и в указанной дозировке;
- применение соответствовало инструкции, приложенной к препарату;
- если его применяли только в том месте, где появилась угревая сыпь;
- при использовании лекарства соблюдались все гигиенические правила.
Если комедоны на носу или в другой части лица не исчезли через неделю после начала приема препарата, это вполне естественно. На первом этапе лекарство предупреждает возникновение новых прыщей. Старые исчезают сами, но для этого нужно время, не менее месяца. Менять препараты желательно только в том случае, если возникла аллергическая реакция.
Насколько эффективно то или другое лекарство, можно оценивать не ранее, чем через два месяца. Нельзя принимать одновременно два препарата, так как трудно понять, какое из них приносит действительную пользу. А говорить о неэффективности лечения можно лишь через два месяца, когда станет ясно, что улучшения не происходит, появляются новые очаги угревой сыпи. В таком случае нужно вновь обращаться к врачу.
Как предотвратить появление прыщей на лице
В большинстве случаев, когда речь не идет о серьезных системных патологиях, для сохранения чистоты и здоровья кожи достаточно придерживаться простых правил.

Использование соответствующих и сертифицированных средств по уходу
Ежедневная косметика должна учитывать индивидуальные особенности, включая потенциальную вероятность развития аллергии, повышения сухости или образования раздражения. Чтобы выбрать подходящий вариант, стоит для начала посетить дерматолога, который подскажет оптимальные решения. Также не нужно доверять сомнительным брендам, не подтверждающим качество сертификатами и результатами тестирований. Если после использования очередной новинки кожу вдруг обсыпало, то есть прыщей много — причиной, скорее всего, окажется состав выбранного косметического средства, не соответствующий заявленной на этикетке информации.
Выполнение ежедневных процедур
Привычка ухаживать за лицом формируется с детства и считается лучшей профилактикой угревой сыпи. Порядок действий включает в себя три ключевые стадии.
Шаг 1: очищение
Утреннее и вечернее умывание способствует удалению излишков кожного сала, остатков косметики, а также других загрязнений, которые могут привести к закупориванию.
Шаг 2: противовоспалительный уход
Обработка участков, на которых уже имеются признаки высыпаний, осуществляется с использованием специальных составов. Лосьоны и пенки содержат кислоты, подсушивающие небольшие образования.
Шаг 3: увлажнение
Сухость, возникающая после выполнения первых двух этапов, стимулирует работу сальных желез. Предотвратить развитие новых воспалений помогают увлажняющие средства, нормализующие баланс.

Осложнения комедонов
При длительном воздействии пусковых факторов, а также неправильном лечении комедоны могут приводить к различным дерматологическим осложнениям. Наиболее частыми среди них являются:
- Остиофолликулит. Воспаление волосяного фолликула или сальной железы. Внешне напоминает подкожный узел. При этом кожа над фурункулом истончается, становится синюшной, а в центре появляется белая точка — гнойный стержень.
- Внутрикожные кисты. Представляют собой подкожное полостное образование и является результатом гнойного расплавления воспаленных комедонов. После заживления оставляют грубый соединительнотканный рубец.
Можно ли выдавливать комедоны?
Несмотря на то, что одним из вариантов лечения этой патологии является чистка лица с механическим удалением комедонов, нельзя их выдавливать самостоятельно. Возможны осложнения:
- Поствоспалительная эритема. Покраснение кожи, остаточное явление после воспалительных поражений кожи. Возникает в результате поражения местных кровеносных сосудов или при сильном надавливании на кожу, в том числе — при попытках самостоятельно выдавить комедон.
- Пиодермии. При собственноручном выдаливании комедональной сыпи существует большой риск занесения инфекции (патогенных стафилококков и стрептококков) в поврежденные фолликулы. Помимо остиофолликулита такие действия могут спровоцировать появление фурункула, карбункула, различных форм импетиго и других вариантов пиодермий.
- Рубцы. Грубое механическое воздействие на комедоны, в особенности на закрытые формы, часто приводит к глубокому поражению кожи и образованию стойких соединительнотканных рубцов, которые имеют вид розовых или беловатых полос или пятен.
Лечение угревой сыпи в АО «Семейный доктор»
По поводу лечения акне в Москве Вы можете обратиться в поликлиники АО «Семейный доктор». В «Семейном докторе» работают опытные дерматокосметологи, способные обеспечить индивидуальный подход к каждому клиенту, учитывающий особенности именно Вашей кожи.
Для лечения угревой сыпи в «Семейном докторе» применяются:
- современные методы ухода за проблемной кожей;
- химические пилинги;
- лечение с помощью лазера;
- местная терапия;
- системная терапия.
Если всё же обращение к дерматокосметологу запоздало и после прыщей появились рубцы, их можно удалить с помощью лазера или комплекса косметологических процедур.
Обязательно следует показаться врачу, если угревая сыпь появилась в возрасте старше 25 лет.
Причины и методы терапии прыщиков на лбу
Если акне развиваются в области лба, чаще причина в нарушении эндокринного фона. Угревая сыпь может постепенно распространяться на нос, область щек, то есть затрагивает всю Т-зону. Выделяют следующий патогенез:
- в порах накапливается большое количество грязи, бактерий, поэтому они закупориваются;
- выделяется чрезмерно большое количество кожного сала;
- образуются гнойные выделения.
Чтобы выявить причину нарушения, требуется сдать анализ на выявление гормонов. Обязательно исследуют уровень тестостерона, эстрогена, прогестерона, гормонов щитовидной железы.
На лбу выделяют разные зоны, при поражении которых можно заподозрить более точную локализацию поражения:
- Центральная часть лба. Возможно, поражен кишечник, нарушена его микрофлора. Рекомендуется сдать анализ на дисбактериоз.
- Зона роста волос. Предполагают наличие патологии желчного пузыря, возможность образования конкрементов.
- Боковые части лба. Ищут поражение в пищеводе, желудке, двенадцатиперстной кишке.
- Зона над бровями. Проверяют состояние сердечно-сосудистой системы, мочевыделительного тракта.
При осмотре больного обязательно собирают анамнез. Узнают, какими продуктами питается человек. Если он употребляет чрезмерно много мучных, жирных, жареных, сладких продуктов, проблема именно в этом. Такие продукты тяжело усваиваются в ЖКТ.
Врач должен опросить человека о количестве и видах употребляемых лекарственных средствах. Многие из них токсичны для организма, вызывают высыпания. Например, продолжительный прием антибиотиков.
Выделяют следующие методы терапии:
- употребление полезных продуктов, отказ от еды, которую запрещает гастроэнтеролог;
- очищение пищеварительного тракта сорбентами;
- применение кремов, мазей, тоников с антисептическим эффектом для эпидермиса.
Чтобы выявить точный повреждающий фактор, рекомендуется сдать анализы кала, крови, мочи.
Как избавиться от прыщей
Обращение к квалифицированному специалисту. Не стоит заниматься самолечением, так как акне может свидетельствовать о серьезных проблемах, упустить которые сейчас никак нельзя. Дерматолог выявит причины и назначит соответствующее лечение, индивидуально подобрав методы.
Улучшение качества питания. Банально, но стоит включить в свой рацион овощи и фрукты. Некоторые из них, в частности лимоны и яблоки, содержат вещества, способствующие регенерации кожи. А для очищения организма изнутри идеально подойдут отруби, сухофрукты и бобовые.
Правильный уход за кожей. Чтобы выбрать средство, нужно убедиться в том, что оно:
- гипоаллергенно;
- подходит для вашего типа кожи;
- не содержит мыла;
- имеет нейтральный уровень pH;
- имеет в составе отшелушевающие вещества;
- оказывает противовоспалительное действие.
Угревая сыпь — причины появления, виды
Обычно прыщи беспокоят во время гормональных всплесков. Поэтому они появляются не только у подростков, но и у беременных, у женщин вовремя смена фазы менструального цикла, при сбоях в работе эндокринной или пищеварительной системы, при приеме стероидов или длительном контакте с химическими веществами.
Существует несколько разновидностей угревой сыпи:
- Комедоны — это пробки, состоящие из смеси роговых частиц эпидермиса и кожного сала, один из признаков гиперкератоза. Закрытая форма — это белые угри; открытая — черные угри или, в простонародье, «черные точки».
- Папулы — выпирающие над поверхностью кожи образования. Обычно образуются из закрытых комедонов. В зависимости от размеров и глубины могут заживать, не оставляя следа, при поверхностном расположении, а могут формировать рубцы вплоть до гипертрофических и келоидных, если затронуты глубокие слои эпидермиса и дерма. На пораженных папулами участках кожи наблюдается эритема разной степени выраженности.
- Пустулы — могут быть следующей стадией развития папул, отличаются от них наличием гноя, который может выходить на поверхность кожи в виде белой головки.
- Узловато-кистозные прыщи — тяжелое осложнение, когда пустулы поражают нижние слои дермы, образуя в них свищи, по которым распространяется инфекция. Крайне болезненны. Нуждаются в срочном лечении.
- Молниеносные прыщи — тяжелейшая форма болезни. Характеризуется не только значительным поражением глубоких слоев тканей, но и изменением состава крови, повышением температуры, выраженными болевыми ощущениями в кожных покровах, костях и мышцах. Требует оперативного медицинского вмешательства.
Степени развития угревой болезни и способы лечения:
- Преобладают комедоны, могут присутствовать в небольшом количестве папулы и пустулы.
- Поражена почти вся поверхность лица, присутствуют высыпания на теле. Качественный состав: комедоны, папулы и пустулы.
- Папулы и пустулы преобладают. Наблюдается сильный воспалительный процесс. Возможно покраснение кожных покровов и зуд. Появляется постакне.
- Крайняя степень воспаления. Характеризуется прыщами более 5мм в диаметре, оставляющими после себя атрофические рубцы. Наблюдается сильнейшая эритема. Поражены глубокие слои дермы.
Какой бы ни была стадия поражения, прыщи — это заболевание и его нужно лечить. В противном случае, неизбежно появление дефектов в виде неровного рельефа кожи, рубцов и расширенных пор. Их убрать намного сложнее.
Подростковые прыщи I и II степени можно вылечить противоугревыми кремами и масками. III и IV степень требуют системного лечения, в том числе антибиотическими и гормональными препаратами.
Угревая болезнь у взрослых требует устранения первопричины — сбоя в гормональном фоне или первичного заболевания, воздействия акнегенных веществ, а также отмены препаратов, вызвавших заболевание. Одновременное проведение лечебных процедур позволит избежать осложнений и появления косметических дефектов.
Клиника современной медицины «Новая Линия» предлагает самые современные и эффективные методы лечения акне на любой стадии. Существует различные методы, которые могут быть использованы как самостоятельно, так и в различных сочетаниях. Курс подбирается специалистом индивидуально, в зависимости от состояния пациента.
Патогенез
Комедоны возникают в результате избыточного синтеза кожного сала и нарушения процесса кератинизации — формирования и отшелушивания клеток рогового слоя кожи. В результате в области устья волосяных фолликулов образуются характерные пробки, которые их заполняют. Таким образом себум теряет возможность выйти из фолликула и начинает в нем скапливаться, образуя кисты.
Нарушается и выведение токсинов через поры кожи. Они взаимодействуют с кожным салом, образуя густую, клееобразную массу. Смесь токсинов, себума, частично выходящих из суженого устья фолликула, а также кожных бактерий и пыли под действием кислорода становится темной. Это проявляется образованием на коже черных точек. При полном перекрытии устья фолликул сильно увеличивается в объеме, что приводит к формированию белого узелка.
Открытые комедоны на спине и акне на лице. Фото: Chinese Medical Journal / Open-i (CC BY-NC-SA 3.0) и Roshu Bangal / Wikipedia (CC BY-SA 4.0)
Лекарства
К акне бывает наследственная предрасположенность, и с этим пока ничего не поделать, зато на все остальные звенья патологического процесса мы научились влиять с помощью лекарств. Препараты могут снижать уровень андрогенов, раскупоривать сальные протоки, оказывать противовоспалительное или противомикробное действие.
Разработаны специальные схемы лечения акне в зависимости от характера высыпаний (черные и белые точки или прыщи) и выраженности проявлений. Эти схемы немного отличаются в разных источниках, но непринципиально. В них используются одни и те же группы препаратов:
- Ретиноиды для нанесения на кожу (адапален) борются с закупоркой пор, уменьшая «сцепленность» мертвых клеток кожи, ускоряя их отшелушивание.
- Салициловая кислота удаляет мертвые клетки кожи.
- Азелаиновая кислота также помогает очищать поры и может убивать бактерии. Как и ретиноиды, способна уменьшать темные пятна, остающиеся после прыщей.
- Пероксид бензоила убивает бактерии.
Для начала, если проявления акне легкие, можно попробовать самостоятельное лечение одним из перечисленных выше препаратов или даже их комбинацией. Причем комбинация может оказаться эффективнее. Обычно выбирают комбинацию пероксида бензоила (применяется утром) с ретиноидом (вечером). Если ретиноид плохо переносится, то его заменяют на салициловую или азелаиновую кислоту. Людям с жирной кожей больше подойдут гели, поскольку они подсушивают кожу, а людям с сухой кожей — кремы. Для того чтобы выяснить, нет ли у вас аллергии на лекарство, в течение первых трех дней наносите его на небольшой участок кожи. При использовании местных ретиноидов перед выходом на солнце следует наносить солнцезащитный крем с SPF 30 или выше, поскольку препарат повышает чувствительность кожи к солнцу. Если после трех месяцев использования улучшения не наступает, если проявления акне умеренные или тяжелые, нужно обратиться к врачу. Он поможет подобрать лечение, убедится, что вы правильно используете лекарства. Вот что может назначить врач:
- Антибиотики для нанесения на кожу (клиндамицин, эритромицин, фузидиевая кислота) контролируют рост бактерий и уменьшают воспаление. Для снижения риска развития устойчивости бактерий к антибиотикам они назначаются в комбинации с бензоила пероксидом.
- Антибиотики для приема внутрь (эритромицин, тетрациклин, миноциклин, доксициклин) работают так же, как и антибиотики для нанесения на кожу, но действие более сильное и вероятность побочных эффектов выше.
- Гормон эстроген может помочь компенсировать влияние андрогенов. Эстроген в виде противозачаточных таблеток (пероральных контрацептивов) иногда рекомендуется женщинам, если проявления акне умеренные или тяжелые. Не все оральные контрацептивы следует использовать для лечения акне, некоторые из них могут даже ухудшить симптомы.
- Спиронолактон — еще один препарат, который может быть использован для лечения акне у женщин. Снижает воздействие андрогенов.
- Ретиноиды для приема внутрь (изотретиноин) очень эффективен при тяжелом акне, но может вызвать серьезные побочные эффекты и врожденные пороки развития у плода. Женщины, которые хотят принимать изотретиноин, должны соблюдать очень строгие правила безопасности, чтобы избежать беременности (регулярно делать тесты на беременность, использовать два способа предохранения от беременности по крайней мере за один месяц до начала терапии и один месяц после ее окончания). В США, например, существует программа iPLEDGE, которая требует соблюдения определенных правил при выписывании рецепта на изотретиноин. Кроме того, во время терапии изотретиноином могут возникнуть раздражение кожи, депрессия с суицидальным поведением, повышение уровня триглицеридов в крови (жировых веществ, связанных с холестерином), повреждение печени, поджелудочной железы и изменения показателей крови. Некоторые из этих побочных эффектов могут быть опасными и требовать немедленного прекращения приема препарата. Если вам назначили изотретиноин, строго соблюдайте все указания врача, регулярно сдавайте общий и биохимический анализы крови, чтобы контролировать уровень холестерина, триглицеридов, функции печени.
Причины акне
Неглубоко под кожей располагаются сальные железы. Они крепятся к волосяным фолликулам — маленьким отверстиям в коже, из которых вырастают отдельные волоски. Сальные железы вырабатывают кожное сало, служащее смазкой для волос и защищающее кожу от пересыхания.
При акне железы вырабатывают слишком много кожного сала, которое является хорошей питательной средой и способствуют бурному размножению различных бактерий, в норме присутствующих на поверхности кожи.
Параллельно с увеличением сальности кожи ускоряется её обновление, верхние слои кожи быстрее стареют, становясь плотными и слущиваются. Кожное сало смешивается с отмершими кожными клетками, и образуется пробка, закрывающая проток сальной железы и фолликула, формируются комедоны и милиумы. Бактерии, могут попадать в закупоренные фолликулы, в результате чего кожа воспаляется и образуются прыщи.
Тестостерон как причина прыщей на лице
Считается, что развитию угревой сыпи способствует повышенный уровень гормона тестостерона — это обычно происходит в период полового созревания. Тестостерон играет важную роль: у мальчиков он стимулирует рост и развитие полового члена и яичек, а у девочек отвечает за крепкие мышцы и кости.
Сальные железы особенно чувствительны к гормонам. Считается, что из-за повышенного уровня тестостерона они производят больше кожного сала, чем требуется в норме.
Наследственная предрасположенность к угревой сыпи
Акне (угревая сыпь) может передаваться по наследству. Если от угрей страдали оба родителя, то вероятность появления прыщей у ребенка превышает 50%. Кроме того, согласно результатам одного исследования, в таких семьях у детей тяжесть и выраженность угревой сыпи обычно оказывается больше, чем у родителей. Было также установлено, что если у одного или обоих родителей было акне во взрослом состоянии, у ребенка также выше вероятность развития угревой сыпи в возрасте после 20 лет.
Акне у женщин
На долю женщин приходится свыше 80% всех случаев акне у взрослых. Считается, что зачастую причиной акне являются гормональные изменения, происходящие в организме, в частности:
- у некоторых женщин обострение акне происходит перед месячными;
- симптомы угревой болезни могут обостряться во время беременности, особенно в первом триместре (первые три месяца);
- часто угревая сыпь наблюдается на фоне поликистоза яичников — распространенного заболевания, которое сопровождается набором веса и образованием небольших кист в яичниках.
Угревая сыпь у взрослых женщин нередко сопровождается такими признаками, как чрезмерный рост волос на теле (гипертрихоз) или нарушение менструального цикла.






























